Três eixos diagnósticos abertos, simultâneos, não excludentes.
A apresentação é incomum em três dimensões. Há um eixo reumatológico com tríade clássica de Reiter e RM dramática; um eixo hematológico com alerta laboratorial de componente monoclonal não investigado; e um eixo oftalmológico com córnea guttata bilateral severa e suspeita de uveíte sobreposta. Os três precisam ser endereçados em paralelo, não em série.
- Reumatológico — SpA tardia · Reiter · RS3PE 50%
- Hematológico — Gamopatia monoclonal a esclarecer 30%
- Oftalmológico — Fuchs bilateral · uveíte sobreposta? 20%
Espondiloartrite tardia soronegativa, com sobreposição provável de síndrome paraneoplásica de discrasia plasmocitária.
A tríade ocular + oligoartrite migratória + entesite, somada à dissociação PCR/VHS e à eletroforese sugestiva de componente monoclonal, aponta para SpA recente como motor articular e gamopatia subjacente como modificador sistêmico. RS3PE paraneoplásica entra como ponte clínica entre os dois eixos.
Cisto de Baker roto + lâminas até o tornozelo · TVP não excluída.
Doppler venoso colorido ainda não realizado. Pseudo‑tromboflebite pode coexistir com TVP verdadeira.
Imunofixação solicitada pelo laudo · não realizada há 13 dias.
Beta‑2 globulina +50% acima, gama limítrofe-alto, eGFR 79. O próprio laboratório sugeriu imunofixação.
16× o limite superior
Normal · dissociação característica
FAN, dsDNA, Sm, RNP, Ro/La, FR, ACA, ACL: todos negativos
mL/min/1,73m² · DRC estágio 2
Joelho E + panturrilha E + cotovelo D + polegar D + joelho D + tornozelo D
Cronologia, padrão temporal e estado funcional.
Início súbito após quadro ocular refratário a antibiótico, com poliartrite migratória bilateral assimétrica e padrão inflamatório clássico (rigidez matinal com melhora ao movimento). Impacto funcional severo nas duas primeiras semanas.
Rigidez matinal · melhora com movimento · piora com ortostase prolongada.
O padrão dissocia-se da osteoartrose primária (que piora com movimento). O caráter migratório bilateral assimétrico, envolvendo grandes e pequenas articulações, é compatível com espondiloartrite periférica ou artrite reativa pós-infecciosa. A latência clássica de cerca de quinze dias entre gatilho ocular e início articular reforça a hipótese de Reiter.
Osteopenia conhecida há 23 anos, sem reavaliação.
Densitometria de 2003 (aos 43 anos, pré-menopausa) demonstrou osteopenia acentuada no colo do fêmur (T‑score −2,10) e no triângulo de Ward (T‑score −2,44). Sem follow-up densitométrico nas duas décadas seguintes, apesar da menopausa. O quadro reumatológico atual exige decisão sobre antirreabsortivo, que depende de DEXA atualizada e exclusão de mieloma.
Padrão entesopático-inflamatório multifocal, sem osteoartrose explicativa.
Análise dos DICOMs originais — 9 radiografias musculoesqueléticas e 3.327 cortes de RM em 44 séries — revela inflamação ativa multitecidual com sinais de entesite, edema medular subcondral e infiltrado fascial difuso que ultrapassa o que o cisto de Baker isoladamente justificaria.
- 1 Joelho esquerdo Cisto Baker roto + sinovite
- 2 Panturrilha esquerda Lâminas subfasciais difusas
- 3 Cotovelo direito Dor migratória
- 4 Polegar direito Dor persistente
- 5 Joelho direito Derrame + tendinopatia
- 6 Tornozelo direito Sinovite + edema subcondral (sítio novo)
Inflamação ativa multitecidual.
Cisto de Baker roto com extensão circunferencial
Cisto poplíteo 5,2 × 1,8 cm com rotura. Lâminas líquidas subfasciais em três planos com espessura 1,0–1,8 mm, distribuição circunferencial e difusa, alcançando o terço distal da perna e a região do tornozelo. Padrão não-explicado apenas por extravasamento mecânico do cisto.
Acometimento articular do tornozelo direito
Sinovite tibiotalar com derrame ~3 mm, sinovite subtalar, hipersinal no seio do tarso, edema medular subcondral no tálus (12 × 8 mm) e no calcâneo, edema medular intra-tibial distal (15 × 10 mm). Padrão clássico de entesite-osteíte de espondiloartrite. Quinto sítio articular, provavelmente não relatado pela paciente devido à dominância da dor do joelho.
Tendinite múltipla com entesite distal
Tendinopatia proximal nos tendões patelar, quadricipital, gastrocnêmio medial e semimembranoso. Tenossinovite distal multifocal no tendão calcâneo e nos tendões fibulares. Padrão entesopático sugestivo de SpA periférica.
Sinovite com componente proliferativo (pannus)
Espessamento sinovial com sinal intermediário na margem posterior do joelho — diferente de derrame reativo simples. Sugere pannus sinovial, característico de processo inflamatório crônico ativo.
Edema medular multifocal
Quatro sítios: tálus, calcâneo, tíbia distal direita e platô tibial lateral posterior esquerdo (10 × 6 mm). Distribuição inconsistente com osteoartrose; compatível com entesite-osteíte de SpA ou processo inflamatório sistêmico multifocal.
Edema subcutâneo reticular circunferencial
Padrão "rendilhado" em três planos. Espessura 6–9 mm face medial e 5–7 mm face lateral. Distribuição circunferencial descarta edema gravitacional simples. Padrão compatível com RS3PE, que em até 30% dos casos é paraneoplásica de discrasia plasmocitária.
Discrepância imagem-clínica · radiografias limpas demais.
Em paciente de 66 anos com PCR 84 mg/L e impacto funcional severo, esperaríamos achados radiográficos importantes. As radiografias mostram quase nada: joelhos com espaços articulares preservados, ausência total de osteófitos posteriores nos côndilos femorais, ausência de erosões marginais MCF/punho, ausência de sindesmófitos lombares, ausência de sacroileíte radiográfica grosseira. Essa discrepância imagem-clínica é, ela própria, um achado diagnóstico: favorece processo inflamatório sistêmico agudo e descarta osteoartrose primária como explicação.
Corpos calcificados intra-articulares no joelho direito
Duas densidades calcificadas mensuradas em 6 × 3 mm e 3 × 2 mm, no recesso suprapatelar e gordura de Hoffa. Intra-articulares, não posteriores. DDx: depósito CPPD organizado, fragmento osteocondral, condromatose sinovial, tofo crônico.
Entesite calcificada no polo patelar inferior esquerdo
Entesófito patelar inferior 3,5 mm com aspecto fluffy (irregular, base proliferativa), distinto do entesófito superior claw (4,5 × 6 mm, degenerativo). Em tríade Reiter, fluffy é assinatura de entesite inflamatória de SpA.
Derrame articular e sinovite no joelho esquerdo
Distensão do recesso suprapatelar 10–12 mm AP, apagamento dos planos gordurosos. Tendões patelar 7–8 mm e quadricipital 9 mm — tendinopatia objetiva.
Ausências diagnósticas de alto valor preditivo negativo
Em janela óssea com 140 µm: sem erosões marginais MCF/punho (reduz AR estabelecida); sem hook osteofitários MCP 2–3 (reduz CPPD difuso); sem condrocalcinose TFCC, sínfise ou meniscos; sem lesões líticas em saca-bocado (reduz sarcoidose óssea); sem sindesmófitos (reduz EA estabelecida); sem necrose avascular cabeça femoral (tranquilizador antes de corticoterapia).
Rizartrose Eaton III–IV bilateral · achado degenerativo paralelo
Pinçamento trapézio-MC1 0,8–1,0 mm (normal ≥ 2 mm), esclerose subcondral ~2,5 mm, subluxação radial ~3 mm. Achado real, isolado, paralelo ao quadro atual — não explica a clínica aguda.
Dissociação PCR↑/VHS↔, soronegatividade integral, monoclonal a investigar.
Painel ampliado coletado em 04.05.2026. A assinatura laboratorial é caracteristicamente atípica: marcadores inflamatórios dissociados, autoimunidade clássica integralmente negativa e alerta laboratorial explícito de componente monoclonal.
O traçado da eletroforese de proteína não permite excluir a presença de componente monoclonal. A critério clínico, sugerimos a realização de imunofixação para confirmação diagnóstica.Dr. Matheus da Silva Pereira · DASA · laudo de eletroforese · 04.05.2026
Marcadores em escala visual.
Beta‑2 globulina +50% acima · gama no limite superior.
Onze marcadores · todos negativos.
Esta assinatura exclui lúpus eritematoso sistêmico clássico, doença mista do tecido conjuntivo, Sjögren autoimune clássico, artrite reumatoide soropositiva, síndrome antifosfolípide e chikungunya. Não exclui AR soronegativa (LORA), espondiloartrite, doença de Still adulto, vasculite ANCA, gamopatia monoclonal ou RS3PE.
Exames-chave ainda não solicitados.
| Exame ausente | Por que importa |
|---|---|
| Imunofixação sérica + urinária | Sugerida pelo laboratório há 13 dias. Confirma ou refuta componente monoclonal. |
| Cadeias leves livres κ / λ + razão | Workup-padrão de mieloma e MGUS. |
| Dosagem IgG / IgA / IgM | Distingue hipergamaglobulinemia policlonal de pico monoclonal. |
| Beta-2 microglobulina | Critério ISS de estadiamento mieloma. |
| Bence Jones urinário 24 h | Cadeias leves urinárias. Sensível em amiloidose AL. |
| HLA‑B27 | Positivo em 70–90% das uveítes anteriores agudas de SpA. |
| Anti-CCP | Especificidade 95% para AR mesmo soronegativa FR. |
| ANCA c/p (PR3 + MPO) | Vasculite ANCA tem padrão PCR↑/VHS↔. |
| Ferritina + ferritina glicosilada | Critério Yamaguchi para Still adulto. Glicosilada < 20% sugere AOSD. |
| Sorologias gatilho Reiter | Chlamydia PCR, Yersinia, Salmonella, Shigella, Campylobacter, HIV, sífilis, HBV, HCV. |
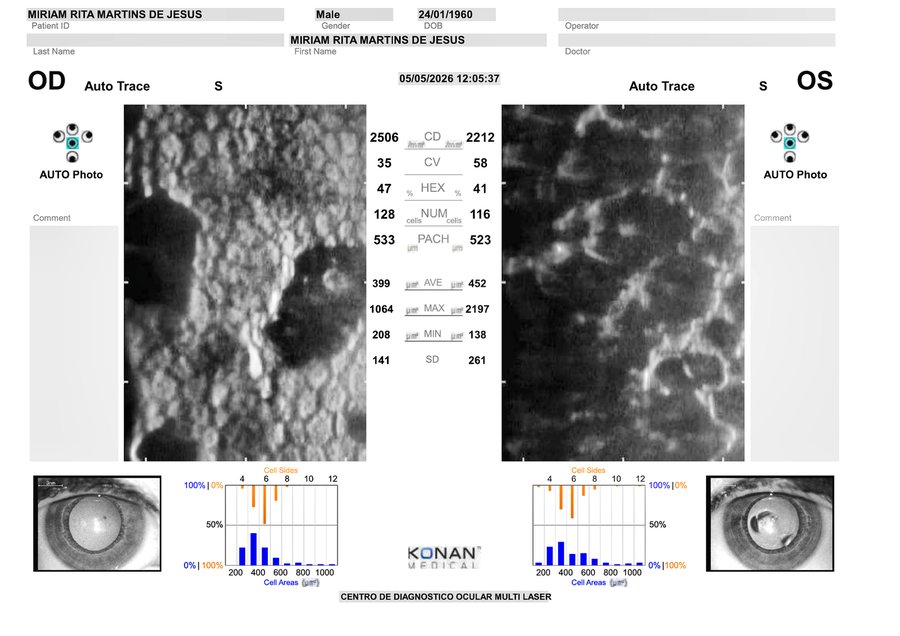
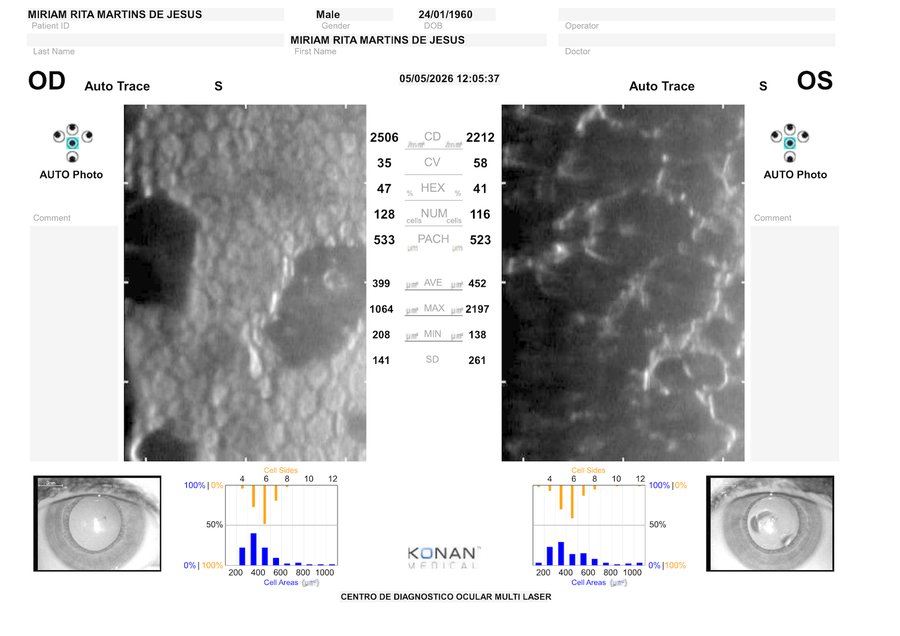
Córnea Guttata AO estabelecida · uveíte sobreposta a investigar.
O diagnóstico endotelial está estabelecido. O componente inflamatório que pode coexistir e responder pelos olhos vermelhos crônicos não foi adequadamente investigado — biomicroscopia com lâmpada de fenda, tonometria, gonioscopia e OCT macular permanecem pendentes.
HD: CÓRNEA GUTTATA AO. Pleomorfismo: severo em ambos os olhos.Dr. Guaraci Reis · CRM 72046 · relatório de microscopia especular · 05.05.2026
Análise detalhada do endotélio confirma guttae confluentes em padrão "bronze martelado" no OD e, no OE, perda quase total do padrão hexagonal, com estruturas alongadas/serpiginosas brilhantes intercaladas a áreas amplas de hiporreflexão. Este padrão não é típico de Fuchs isolada — sugere componente inflamatório sobreposto (Fuchs uveitis, endoteliite herpética ou descompensação pré-edema acelerada por inflamação crônica).
Cinco exames essenciais ainda não realizados.
| Exame ausente | O que esclarece |
|---|---|
| Biomicroscopia com lâmpada de fenda | Células em câmara anterior, flare, precipitados ceráticos estrelados (Fuchs uveitis), KPs em gordura de carneiro (sarcoidose), sinéquias, hipópio. Exame definitivo para distinguir Fuchs isolada de Fuchs uveitis. |
| Tonometria + curva tensional | PIO em Fuchs e em uveíte; risco de glaucoma uveítico secundário; resposta a corticoide tópico. |
| Gonioscopia | Sinéquias angulares, recesso angular. Mandatória em Fuchs com suspeita de uveíte. |
| OCT macular AO | Confirma ou exclui edema macular cistoide, drusas, atrofia EPR. |
| PCR para HSV / VZV / CMV em humor aquoso | Exclusão obrigatória de endoteliite herpética antes de qualquer corticoide tópico. |
Os achados-chave, em três janelas diferentes do mesmo DICOM.
Cada painel mostra a mesma estrutura anatômica em três tratamentos visuais distintos da imagem DICOM original. Os achados emergem de janelas específicas que enfatizam diferentes faixas do range de cinza.
Corpos calcificados intra-articulares
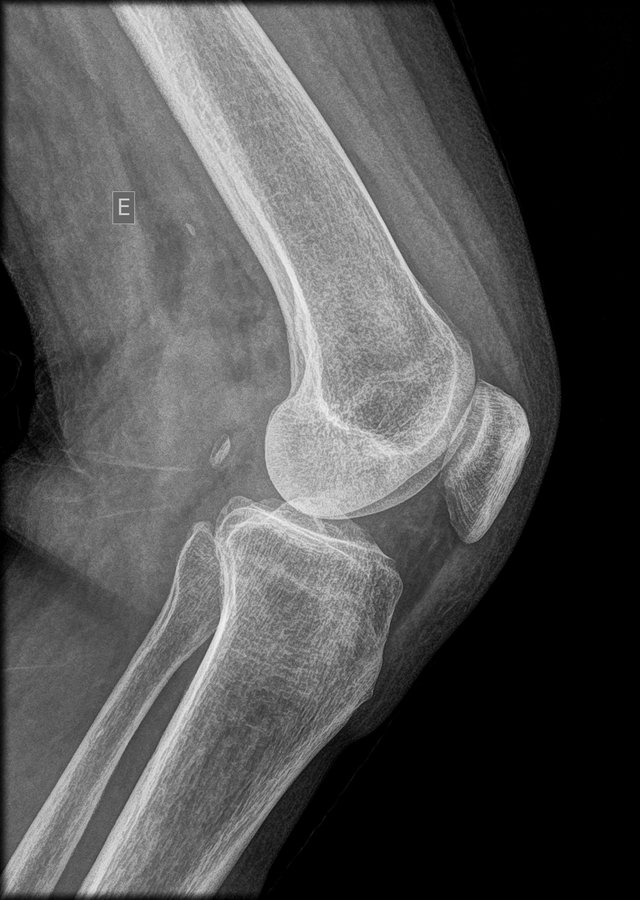
Visão integral osso + partes moles. Densidades puntiformes facilmente confundidas com fabela neste tratamento.
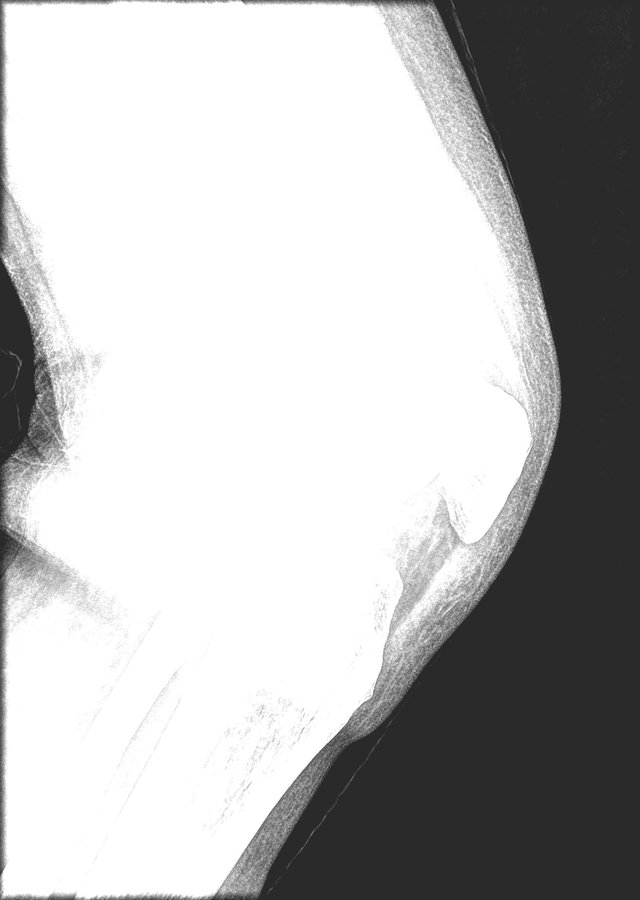
Duas densidades calcificadas intra-articulares: 6 × 3 mm e 3 × 2 mm.

Distensão do recesso suprapatelar 8–10 mm + apagamento dos planos gordurosos = sinovite ativa.
Entesófitos patelares bipolares + derrame mensurável
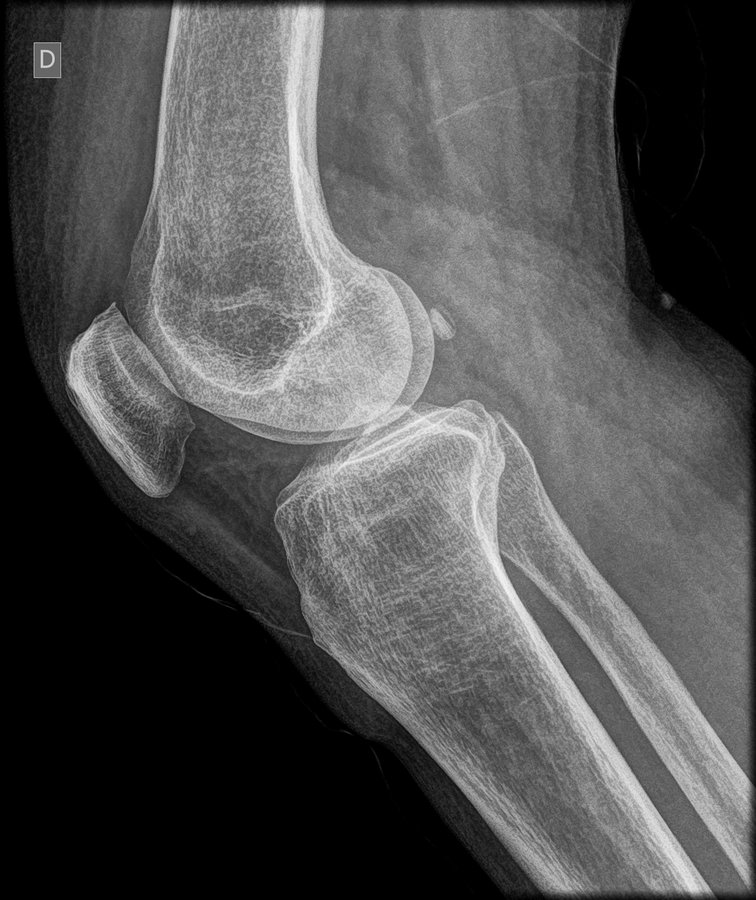
Morfologia claw vs fluffy dos entesófitos não distinguível neste tratamento.
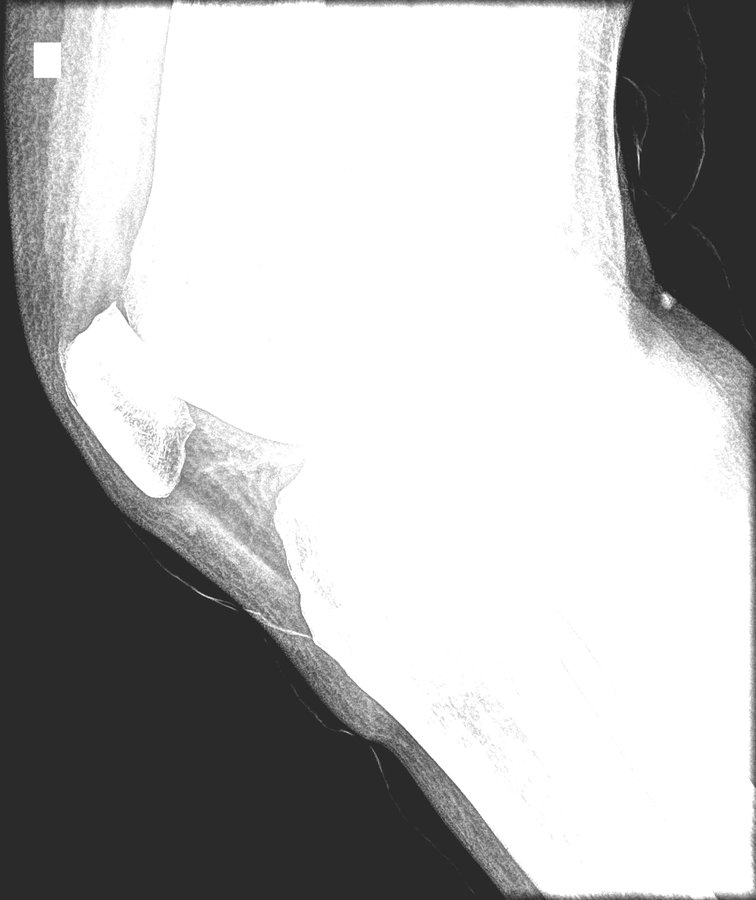
Polo inferior 3,5 mm com aspecto fluffy (entesite SpA). Superior claw degenerativo puro 4,5 × 6 mm.

Derrame 10–12 mm. Tendão patelar 7–8 mm e quadricipital 9 mm = tendinopatia objetiva.
Edema subcondral talar e sinovite subtalar
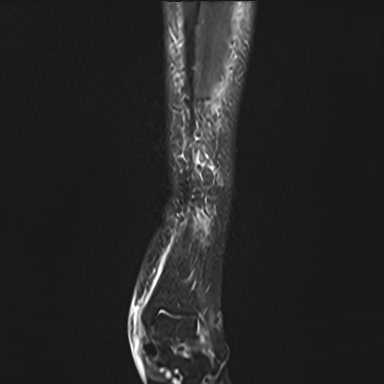
Janela padrão. Detalhe medular subcondral mascarado.
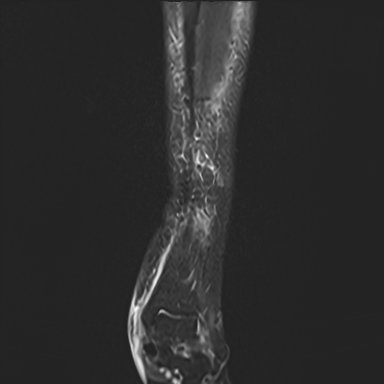
Lâminas subfasciais 1,0–1,8 mm e hipersinal subcutâneo 6–9 mm.
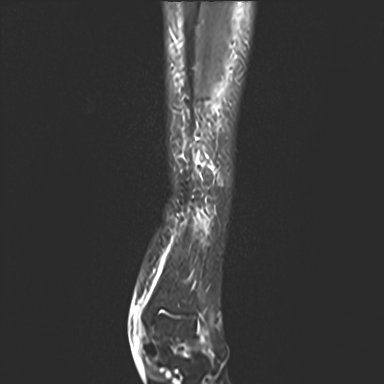
Edema medular tálus 12 × 8 mm, edema tíbia distal 15 × 10 mm, sinovite subtalar.
Padrão atípico de Fuchs no olho esquerdo
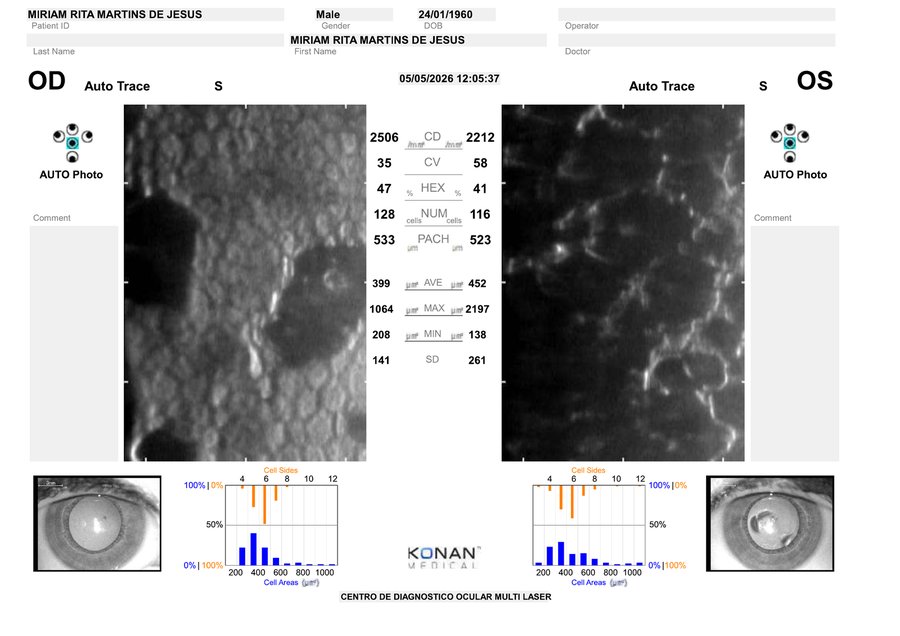
OD com mosaico parcial · OE com estruturas serpiginosas brilhantes. Laudo: pleomorfismo severo bilateral.
OD: guttae confluentes em bronze martelado. OE: células gigantes hipertrofiadas confirmando MAX 2.197 µm².
Confirma natureza das guttae. OE com áreas amplas de perda celular focal. Padrão não-clássico de Fuchs puro.
Perda de reflexo foveal subclínica
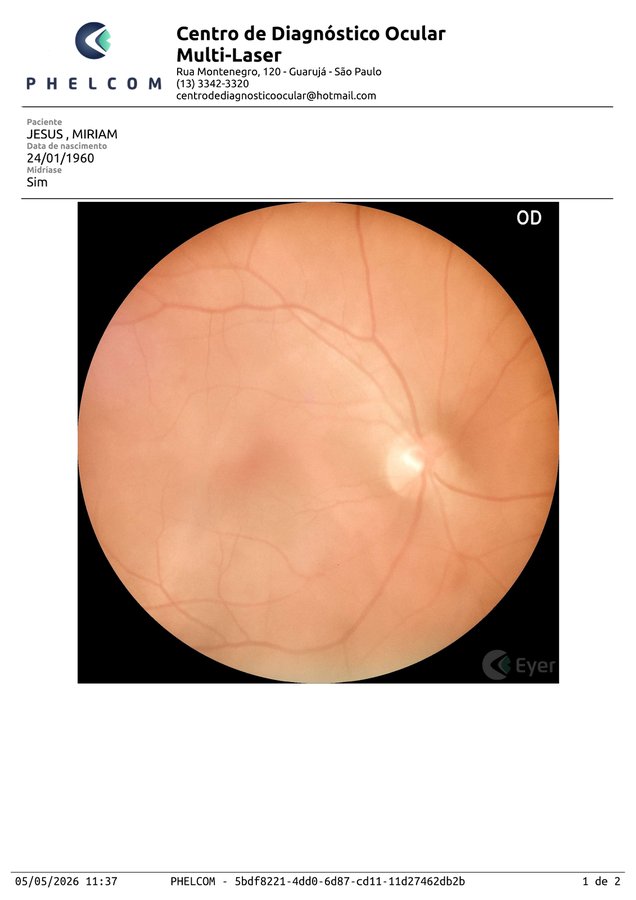
Disco rosado, vasos preservados. Mácula aparentemente normal.
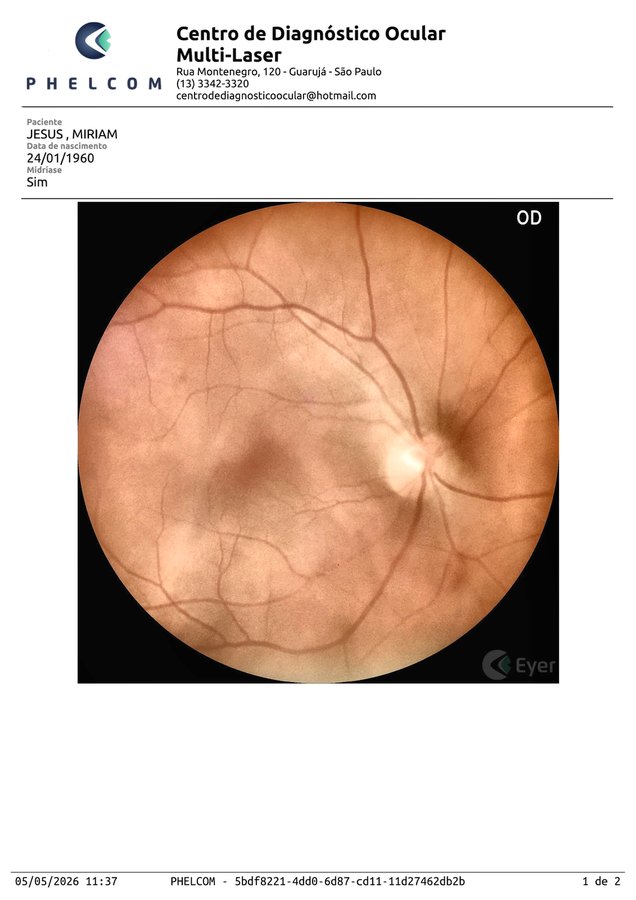
Perda do reflexo foveal puntiforme + textura granular + mancha hipopigmentada temporal-inferior (~½ DD).
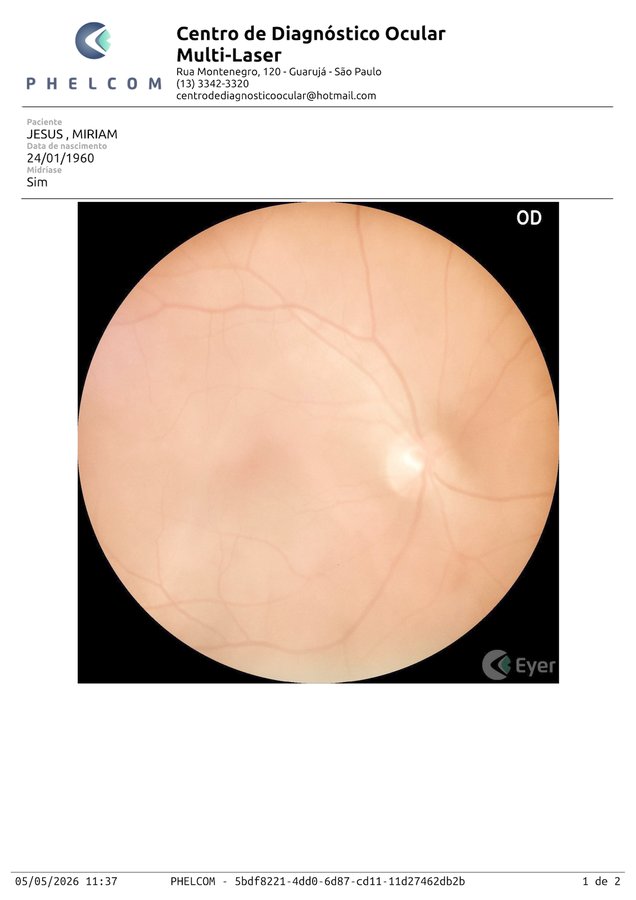
Vítreo opticamente vazio (contra vitreíte ativa). Mancha temporal-inferior persiste — favorece lesão real.
Versão consolidada · doze hipóteses ranqueadas.
Hipóteses 1–4 são alta prioridade investigativa: alta probabilidade ou alta consequência clínica. Hipóteses 5–7 são plausíveis. Hipóteses 8–12 são improváveis mas exigem exclusão formal.
Tríade clássica + dissociação inflamatória + entesite multifocal.
Sustentam: tríade ocular + oligoartrite migratória + entesite; padrão soronegativo completo; trigger infeccioso identificado (conjuntivite há cerca de cinco semanas); latência clássica de quinze dias entre gatilho ocular e início articular; entesófito patelar inferior fluffy; edema subcondral em tálus, calcâneo e tíbia distal direita; tenossinovite distal multifocal.
Exames decisivos. HLA-B27, RM sacroilíaca com STIR, biomicroscopia com lâmpada de fenda, sorologias gatilho (Chlamydia PCR urina/swab, Yersinia, Salmonella, Shigella, Campylobacter, HIV, sífilis, HBV, HCV).
Edema simétrico soronegativo com componente monoclonal subjacente.
Sustentam: edema subcutâneo reticular circunferencial em três planos de RM; sinovite distal multifocal; soronegatividade completa; idade característica; padrão clínico migratório com PCR muito elevada e VHS dissociada; sinal de gamopatia monoclonal. RS3PE clássica afeta dorso de mãos e pés com edema com cacifo — padrão a pesquisar ativamente.
Exames decisivos. Pesquisa de edema com cacifo no dorso de mãos e pés; biópsia de gordura subcutânea com Vermelho Congo; screening oncológico; resposta a corticoide em dose baixa.
Eletroforese com alerta explícito · imunofixação pendente · dano renal incipiente.
Sustentam: eletroforese com beta-2 globulina +50% acima, gama no limite superior, albumina reduzida; alerta laboratorial explícito não investigado há treze dias; eGFR 79; idade característica; padrão clínico pode representar síndrome paraneoplásica ou amiloidose AL com artrite mimetizando AR. A literatura inclui caso direto de AL amiloidose inicialmente diagnosticada como AR.
Exames decisivos. Imunofixação sérica e urinária, cadeias leves livres κ/λ, dosagem IgG/IgA/IgM, beta-2 microglobulina, cálcio, LDH, Bence Jones urinário, biópsia de gordura com Vermelho Congo, mielograma se M-spike positivo.
Pseudo-tromboflebite com extensão circunferencial · TVP não excluída.
Cisto poplíteo 5,2 × 1,8 cm com rotura, lâminas subfasciais difusas até o tornozelo, edema subcutâneo circunferencial. RM sem contraste e sem angiografia venosa não exclui TVP. A literatura documenta coexistência possível; síndrome compartimental é complicação rara e catastrófica.
Exame decisivo. Doppler venoso colorido bilateral dos membros inferiores, urgente, dentro de 24–72 horas.
LES clássico está praticamente descartado · com cinco exceções a vigiar.
O quadro tem várias bandeiras inflamatórias que naturalmente fazem pensar em lúpus. A assinatura sorológica completa e o perfil clínico, porém, descartam LES clássico com valor preditivo negativo > 95%. Vale documentar os critérios de exclusão formal e os gatilhos para reconsiderar a hipótese.
Sem critério de entrada EULAR/ACR 2019: FAN HEp-2 não reagente em todos os 6 padrões.
Anti-dsDNA, anti-Sm, anti-RNP, anti-Ro/SSA (Ro52 + Ro60), anti-La/SSB, anticardiolipina IgG/IgM e anticoagulante lúpico — todos negativos. Valor preditivo negativo combinado > 95% para LES clássico.
Dissociação oposta ao perfil clássico de LES.
LES costuma fazer VHS muito alto e PCR baixa-moderada. Miriam tem o oposto: PCR 84 com VHS 9. PCR > 60 mg/L em LES sugere infecção concomitante ou serosite.
Migratório bilateral assimétrico — não-lúpico.
LES faz poliartrite simétrica não-erosiva (mãos pequenas, padrão Jaccoud) — não migratório com entesite calcaneana CASPAR como Miriam.
Cinco cenários onde o lúpus aparece com sorologia atípica.
| Cenário | Por que improvável neste caso |
|---|---|
| LES "ANA-negative" 1–5% | Tipicamente em doença muito antiga "burned-out" com fibrose terminal. Miriam tem doença AGUDA > 5 semanas. |
| LES de início tardio > 50 a | Perfil mais brando, poucos autoanticorpos · mas FAN geralmente positivo · serosite e xerostomia dominam · sem padrão migratório. |
| Lúpus induzido por droga | Sem droga gatilho identificada (hidralazina, procainamida, anti-TNF, minociclina, isoniazida). |
| Lúpus cutâneo subagudo | Sem rash fotossensível em "V" do decote ou anular policíclico. |
| Síndrome overlap LES + Sjögren / SAAF | Faltam manifestações específicas de qualquer uma; anti-Ro/La e anticardiolipinas negativos. |
Sete elementos clínicos que divergem do fenótipo lúpico.
PCR 84 mg/L com VHS 9 mm
LES costuma fazer o oposto. Dissociação PCR↑/VHS↔ aponta para Still, vasculite ANCA ou paraproteinemia — não LES.
Padrão migratório bilateral assimétrico
LES faz poliartrite simétrica não-erosiva (padrão Jaccoud). Miriam tem migração entre articulações grandes e pequenas — perfil espondiloartropático.
Olho vermelho refratário a antibiótico
LES dá olho seco/Sjögren-like ou esclerite — não conjuntivite/uveíte aguda como Miriam. Fuchs guttata + suspeita de uveíte anterior aponta para SpA.
Tendinite múltipla + entesite calcaneana CASPAR
Padrão entesopático. LES quase nunca dá entesite. Bandeira clássica para espondiloartrite, não para lúpus.
Condrocalcinose meniscal bilateral
CPPD documentado em DP-FS sagital, coronal e axial. LES não causa condrocalcinose.
Ausência de citopenias
LES costuma cursar com anemia / linfopenia / plaquetopenia. Hemograma normal e plaquetas 432k apontam contra LES ativo.
Ausência de proteinúria documentada
Nefrite lúpica é manifestação cardinal e nunca foi rastreada com EAS / proteinúria 24h — esta é uma lacuna a corrigir, mas até o momento não há sinal de nefrite.
Nove achados que, se aparecerem, exigem reabertura da hipótese.
Se ao longo da investigação aparecer qualquer um dos nove pontos abaixo, repetir FAN (pode ter título baixo perdido no primeiro exame) e adicionar anti-cromatina, anti-ribossomal P, anti-C1q ao painel.
- Rash malar persistente em "asa de borboleta" ou lesões discoides crônicas
- Fotossensibilidade documentada com piora pós-exposição solar
- Úlceras orais ou nasofaríngeas recorrentes indolores
- Serosite — pericardite ou pleurite documentada por ECG, ecocardiograma ou RX
- Glomerulonefrite — proteinúria > 0,5 g/24h ou cilindros hialinos/celulares
- Linfopenia < 1.000/mm³ ou plaquetopenia < 100k em hemograma de seguimento
- Manifestação neuropsiquiátrica nova — psicose, convulsão, mielite
- Anemia hemolítica autoimune com Coombs positivo
- Complemento C3 ou C4 baixos — não medidos ainda; vale incluir no próximo painel
Quatro variantes consideradas, todas baixas.
| Variante de LES | Probabilidade neste caso |
|---|---|
| LES clássico | Muito baixa · < 2% Exclusão sorológica + perfil clínico não-encaixa |
| LES "ANA-negative" tardio | Baixa · < 5% Possível mas pouco provável |
| Lúpus induzido por droga | Praticamente nula Sem gatilho identificado |
| Lúpus cutâneo subagudo | Nula Sem rash |
A energia investigativa fica melhor alocada nas hipóteses já priorizadas: SpA tardia · CPPD · RS3PE paraneoplásica · gamopatia monoclonal a esclarecer. O painel já feito praticamente fechou a porta para lúpus — apenas C3/C4 + EAS + proteinúria 24h faltam para fechamento definitivo de baixíssimo custo.
Casos paralelos diretos e literatura sustentadora.
Referências catalogadas que sustentam as hipóteses-chave. O caso mais paralelo ao quadro da paciente é o relato de AL amiloidose inicialmente diagnosticada como artrite reumatoide.
Padrão MMII, marcadores elevados, edema periférico e insuficiência lacrimal.
PMID 15974637 Drugs Aging 2005 · review pivotal de SpA tardia. PMID 40352694 Eur J Case Rep Intern Med 2025. PMID 30919146 Clin Rheumatol 2019 · padrões evolutivos. PMID 21816008 · hiperglobulinemia correlaciona com artrite persistente. PMID 40097197 BMJ Case Rep 2025 · insuficiência lacrimal em Reiter. PMID 41622292 Inflamm Res 2026 · Upadacitinib em artrite reativa.
Apresentação fulminante e sobreposição com amiloidose AA.
PMID 35839054 Medicine 2022 · AOSD fulminante em paciente de 80 anos. PMID 40922334 Medicine 2025 · síndrome do túnel do carpo + AA amiloidose + AOSD elderly. PMID 40064539 Reumatol Clin 2025 · Still Activity Score. PMID 40264248 ACR Open Rheumatol 2025 · SARS-CoV-2 como trigger para Still.
AL amiloidose inicialmente diagnosticada como artrite reumatoide.
PMID 41786614 Mod Rheumatol Case Rep 2026 · caso paralelo direto. PMID 42134050 J Investig Med 2026 · AR agressiva com osteolíticas mimetizando malignidade. PMID 41913884 Cureus 2026 · amiloidose tireoidiana.
Review atual e complicações catastróficas.
PMID 41552735 Cureus 2026 · Ruptured Baker's Cyst Demystified. PMID 34557432 J Orthop Case Rep 2021 · cisto roto mimetizando TVP. PMID 31334050 Int J Crit Illn Inj Sci 2019 · síndrome compartimental.
Síndrome composta e endoteliite herpética como diferencial.
PMID 41148020 Indian J Ophthalmol 2025 · 339 pacientes. PMID 35201702 CMV corneal endotheliitis. PMID 41783540 Int Med Case Rep J 2026 · uveíte anterior em HLA-B27+.
Terapias-alvo registradas em ClinicalTrials.gov.
NCT01362608 Canakinumab em Still. NCT02398435 Tadekinig alfa em AOSD. NCT00685399 Secukinumab em uveíte não-infecciosa. NCT03046381 Tocilizumab em Schnitzler.
Três fases · vinte e nove exames · duas a quatro semanas.
Após as fases 1 e 2, espera-se confirmar ou descartar 70–80% das hipóteses com alta confiança. A fase 3 é dirigida pelos resultados das anteriores.
Urgência — oito itens.
- Doppler venoso colorido bilateral dos MMII.Descartar TVP coexistente com cisto Baker roto e lâminas subfasciais distais. Prazo: 24 h.
- Biomicroscopia LF + tonometria + gonioscopia + fundoscopia midriática.Distinguir Fuchs isolada de Fuchs uveitis. Antes de qualquer corticoide. Prazo: 48 h.
- Artrocentese do joelho.Cristais polarizados + Gram + cultura + contagem celular. Definitivo para CPPD vs gota vs séptica.
- Imunofixação sérica e urinária + cadeias leves κ/λ + dosagem IgG/IgA/IgM.Sugerida pelo laboratório há 13 dias.
- Ferritina + ferritina glicosilada + LDH.Critério Yamaguchi. Glicosilada < 20% sugere AOSD.
- HLA-B27 + anti-CCP + ANCA c/p.Workup reumatológico básico em paciente com tríade Reiter.
- Três consultas paralelas: reumato + hemato + oftalmo.Em paralelo, não em série.
- Densitometria óssea atual.Última de 2003. FRAX antes de eventual corticoterapia ou antirreabsortivo.
Fechar diagnóstico definitivo e excluir diferenciais.
- RM sacroilíaca com STIR + T2 fat-sat.Gold standard para sacroileíte ativa não-radiográfica.
- RX tórax PA + LAT atual.Sarcoidose, vasculite, TEP. Disponível é de 2020.
- RX cotovelo D + polegar D + mão em desvio ulnar.Sítios sintomáticos nunca radiografados.
- RX joelhos Schuss + Merchant + lateral horizontal.Condrocalcinose meniscal, femoropatelar, lipohemartrose.
- RX bacia Ferguson + RX mãos oblíquas.Sacroileíte radiográfica + erosões metacarpianas.
- RX coluna cervical AP + LAT + flexo-extensão.Excluir subluxação atlanto-axial.
- USG articular + Doppler joelhos, cotovelo, polegar.Sinovite, entesite, depósitos de cristais.
- β2-microglobulina + cálcio + ácido úrico + Bence Jones 24h.Workup mieloma.
- Sorologias gatilho artrite reativa.HIV, sífilis, HBV, HCV, Chlamydia PCR, Parvo B19, Mycoplasma.
- Coproparasitológico + coprocultura.Yersinia, Salmonella, Shigella, Campylobacter.
- PCR HSV/VZV/CMV em humor aquoso.Se uveíte confirmada. Antes de corticoide.
- Schirmer + BUT + lissamina + rosa-bengala.Olho seco, Sjögren, insuficiência lacrimal de Reiter.
- EAS + proteinúria 24h + β2M urinária.Vasculite renal, Bence Jones, TINU.
- ECA + cálcio 24h.Sarcoidose.
- OCT macular AO + campo visual + angiofluoresceinografia.EMC, glaucoma incipiente, vasculite retiniana.
Investigação dirigida pelos resultados.
- Biópsia de gordura abdominal com Vermelho Congo.Se imunofixação positiva ou RS3PE confirmada: descartar AL.
- PET-CT 18F-FDG corpo inteiro.Inflamação sistêmica, neoplasia oculta, vasculite de grandes vasos.
- Mielograma + biópsia de medula óssea.Se M-spike confirmado.
- RM ou PET corpo inteiro.Se suspeita de mieloma com M-spike.
- USG das artérias temporais.Se sintoma de ACG aparecer.
- Biópsia sinovial.Se artrocentese inconclusiva e quadro persistir.
Não iniciar corticoide antes de excluir três cenários.
A tentação de iniciar corticoterapia empírica é compreensível — PCR 84 mg/L, impacto funcional severo. Mas três condições obrigam exclusão formal antes de qualquer corticoide, sistêmico ou tópico.
Antes de qualquer corticoide, excluir formalmente.
- Artrite séptica. Exigir artrocentese com Gram e cultura do joelho. Mesmo sem febre, em paciente com derrame palpável e PCR muito elevada.
- Endoteliite herpética. Exigir PCR para HSV, VZV e CMV em humor aquoso se biomicroscopia confirmar uveíte. O padrão atípico de Fuchs no OE reforça a indicação.
- Mieloma e amiloidose AL. Exigir imunofixação, cadeias leves κ/λ e dosagem quantitativa de Ig. Biológicos e bifosfonatos têm contraindicações relativas em gamopatias plasmocitárias.
Edema simétrico nas mãos e nos pés? Dor no tornozelo direito?
Duas perguntas a fazer diretamente: "Há edema com cacifo no dorso das mãos e dos pés?" — se sim, confirma RS3PE clínica. "Há dor à palpação dos maléolos do tornozelo direito, ou dor à dorsiflexão do pé direito?" — se sim, confirma o sítio articular adicional, provavelmente ofuscado pela dor dominante do joelho.
eGFR 79 · osteopenia conhecida · Fuchs com OE atípico.
- AINEs com cautela; preferir naproxeno com IPP; monitorar função renal periodicamente.
- Antirreabsortivo exige DEXA atual e exclusão de mieloma.
- Catarata em Fuchs exige técnica com proteção endotelial.
- Cisto Baker roto + lâminas subfasciais exigem patência venosa confirmada antes de mobilização vigorosa.
Diagnóstico de trabalho consolidado · três especialidades em paralelo.
A história, o padrão temporal, os achados de RM (sinovite ativa, entesite-osteíte multifocal, lâminas subfasciais circunferenciais, edema reticular subcutâneo) e a assinatura laboratorial (PCR↑/VHS↔, soronegatividade integral, sinal monoclonal) convergem para um quadro composto que não cabe em uma hipótese única. Os três eixos diagnósticos precisam ser endereçados em paralelo nas próximas duas a três semanas.
O passo zero é o exame físico dirigido a duas perguntas (edema com cacifo em mãos/pés e dor no tornozelo direito) e a solicitação imediata dos oito itens da Fase 1. A imunofixação sugerida pelo próprio laboratório está pendente há treze dias e precisa sair esta semana.
Reumatologia · hematologia · oftalmologia · em paralelo.
- Reumatologia. Avaliação completa com critérios CASPAR/ASAS e Yamaguchi. Workup reumatológico básico. Tratamento de prova com AINE + IPP + monitor renal. Não iniciar biológicos até workup mieloma completo.
- Hematologia. Imunofixação + cadeias leves + dosagem Ig + β2M + cálcio + LDH + Bence Jones. Decisão sobre mielograma. Coordenar bifosfonato pós-DEXA com reumato.
- Oftalmologia. Biomicroscopia dirigida (precipitados ceráticos estrelados, células câmara anterior, sinéquias). Tonometria, gonioscopia, OCT macular AO. PCR humor aquoso HSV/VZV/CMV se uveíte confirmada.
- Nefrologia / clínica geral. Monitorar eGFR. Cuidados com AINEs e contraste. Vitamina D, PTH, fosfatase alcalina.
O ranqueamento final só será fechado após as fases 1 e 2. Até lá, a melhor hipótese de trabalho é espondiloartrite tardia soronegativa com gamopatia monoclonal subjacente a esclarecer, com RS3PE paraneoplásica como ponte plausível entre os dois eixos.